Para descargar ou imprimir esta páxina nun idioma diferente, escolle primeiro o teu idioma no menú despregable da parte superior esquerda.

Documento de posición da IAOMT sobre cavitacións da mandíbula humana
Presidente do Comité de Patoloxía da Mandíbula: Ted Reese, DDS, MAGD, NMD, FIAOMT
Karl Anderson, DDS, MS, NMD, FIAOMT
Patricia Berube, DMD, MS, CFMD, FIAOMT
Jerry Bouquot, DDS, MSD
Teresa Franklin, doutora
Jack Kall, DMD, FAGD, MIAOMT
Cody Kriegel, DDS, NMD, FIAOMT
Sushma Lavu, DDS, FIAOMT
Tiffany Shields, DMD, NMD, FIAOMT
Mark Wisniewski, DDS, FIAOMT
O comité quere expresar o noso agradecemento a Michael Gossweiler, DDS, MS, NMD, Miguel Stanley, DDS e Stuart Nunally, DDS, MS, FIAOMT, NMD polas súas críticas a este documento. Tamén queremos recoñecer as inestimables contribucións e esforzo realizados polo doutor Nunnally na compilación do documento de posición de 2014. O seu traballo, dilixencia e práctica foron a columna vertebral deste artigo actualizado.
Aprobado polo Consello de Administración de IAOMT en setembro de 2023
Índice
Tomografía computarizada de haz cónico (CBCT)
Biomarcadores e exame histolóxico
Consideracións en evolución para fins de diagnóstico
Avaliación do Meridiano de Acupuntura
Implicacións sistémicas e clínicas
Estratexias de tratamento alternativo
References
Anexo I Resultados da enquisa IAOMT 2
Apéndice II Resultados da enquisa IAOMT 1
Anexo III imaxes
Figura 1 Osteonecrose dexenerativa graxa do óso maxilar (FDOJ)
Figura 2 Citocinas en FDOJ en comparación cos controis saudables
Figura 3 Procedemento cirúrxico para un FDOJ retromolar
Figura 4 Legrado e radiografía correspondente de FDOJ
Películas Videoclips de cirurxía da mandíbula en pacientes
Durante a última década houbo unha crecente conciencia entre o público e os provedores de coidados de saúde sobre a relación entre a saúde bucodental e a sistémica . Por exemplo, a enfermidade periodontal é un factor de risco tanto para a diabetes como para as enfermidades cardíacas. Tamén se demostrou un vínculo potencialmente consecuente e cada vez máis investigado entre a patoloxía da mandíbula e a saúde e vitalidade xeral do individuo. O uso de modalidades de imaxe tecnicamente avanzadas, como a tomografía computarizada de feixe cónico (CBCT) foi fundamental para identificar patoloxías da mandíbula, o que levou a mellorar as capacidades diagnósticas e a mellorar a capacidade de avaliar o éxito das intervencións cirúrxicas. Informes científicos, docudramas e redes sociais aumentaron a conciencia pública sobre estas patoloxías, especialmente entre aqueles individuos que padecen afeccións neurolóxicas ou sistémicas crónicas inexplicables que non responden ás intervencións médicas ou odontolóxicas tradicionais.
A Academia Internacional de Medicina e Toxicoloxía Oral (IAOMT) baséase na crenza de que a ciencia debe ser a base sobre a que se elixen e utilicen todas as modalidades de diagnóstico e tratamento. Tendo en conta esta prioridade, 1) proporcionamos esta actualización ao noso documento de posición de IAOMT sobre osteonecrose da mandíbula de 2014 e 2) propoñemos, baseándonos na observación histolóxica, un nome máis preciso científicamente e médicamente para a enfermidade, en concreto, Enfermidade medular isquémica crónica. da mandíbula (CIMDJ). CIMDJ describe unha afección ósea caracterizada pola morte dos compoñentes celulares do óso esponjoso, secundaria a unha interrupción do abastecemento de sangue. Ao longo da súa historia, o que nos referimos como CIMDJ foi referido por multitude de nomes e acrónimos que se enumeran na Táboa 1 e que se comentarán brevemente a continuación.
O obxectivo e a intención desta Academia e do traballo é proporcionar ciencia, investigación e observacións clínicas para que os pacientes e os médicos tomen decisións informadas ao considerar estas lesións CIMDJ, ás que se adoita denominar cavitacións da mandíbula. Este artigo de 2023 elaborouse nun esforzo conxunto que incluíu médicos, investigadores e un eminente patólogo da mandíbula, o doutor Jerry Bouquot, tras a revisión de máis de 270 artigos.
En ningún outro óso o potencial de traumas e infeccións é tan grande como nos ósos da mandíbula. Unha revisión da literatura relacionada co tema das cavitacións da mandíbula, (é dicir, CIMDJ) mostra que esta condición foi diagnosticada, tratada e investigada desde a década de 1860. En 1867, o doutor HR Noel fixo unha presentación titulada Charla sobre carie e necrose ósea no Baltimore College of Dental Surgery, e en 1901 William C. Barrett discute extensamente as cavitacións da mandíbula no seu libro de texto titulado Oral Pathology and Practice: A Textbook for the Use of Students in Dental Colleges and a Handbook for Dental Practitioners. GV Black, a miúdo referido como o pai da odontoloxía moderna, incluíu unha sección no seu libro de texto de 1915, Special Dental Pathology, para describir "o aspecto e o tratamento habituais" do que describiu como osteonecrose da mandíbula (JON).
A investigación sobre as cavitacións dos maxilares pareceu deterse ata a década de 1970, cando outros comezaron a investigar o tema, usando unha variedade de nomes e etiquetas, e a publicar información ao respecto nos libros de texto modernos de patoloxía oral. Por exemplo, en 1992 Bouquot et al observaron inflamación intraósea en pacientes con dor facial crónica e severa (N=135) e acuñaron o termo "Osteonecrose cavitacional inducida por neuralxia" ou NICO. Aínda que Bouquot et al non comentaron a etioloxía da enfermidade, concluíron que era probable que as lesións induzan unha neuralxia facial crónica con características locais únicas: formación de cavidades intraóseas e necrose ósea de longa duración cunha cicatrización mínima. Nun estudo clínico de pacientes con neuralxia do trixemino (N=38) e facial (N=33), Ratner et al, tamén mostraron que case todos os pacientes tiñan cavidades no óso alveolar e na mandíbula. As cavidades, ás veces de máis de 1 centímetro de diámetro, estaban nos sitios de extraccións de dentes anteriores e xeralmente non eran detectables polos raios X.

 Na literatura existen outros termos para o que identificamos como CIMDJ. Estes están enumerados na táboa 1 e discutidos brevemente aquí. Adams et al acuñaron o termo Osteomielitis fibrosante crónica (CFO) nun documento de posición de 2014. O documento de posición foi o resultado dun consorcio multidisciplinar de médicos dos campos da Medicina Bucodental, Endodoncia, Patoloxía Bucodental, Neuroloxía, Reumatoloxía, Otorrinolaringoloxía, Periodoncia, Psiquiatría, Radioloxía Oral e Maxilofacial, Anestesia, Odontoloxía Xeral, Medicina Interna e Xestión da Dor. . O foco do grupo foi proporcionar unha plataforma interdisciplinar para tratar enfermidades asociadas á cabeza, pescozo e cara. A través dos esforzos colectivos deste grupo, amplas buscas bibliográficas e entrevistas con pacientes, xurdiu un patrón clínico distinto, ao que se referiron como CFO. Observaron que esta enfermidade a miúdo non se diagnostica debido ás súas comorbilidades con outras condicións sistémicas. Este grupo sinalou os vínculos potenciais entre a enfermidade e os problemas de saúde sistémicos e a necesidade dun equipo de médicos para diagnosticar e tratar adecuadamente ao paciente.
Na literatura existen outros termos para o que identificamos como CIMDJ. Estes están enumerados na táboa 1 e discutidos brevemente aquí. Adams et al acuñaron o termo Osteomielitis fibrosante crónica (CFO) nun documento de posición de 2014. O documento de posición foi o resultado dun consorcio multidisciplinar de médicos dos campos da Medicina Bucodental, Endodoncia, Patoloxía Bucodental, Neuroloxía, Reumatoloxía, Otorrinolaringoloxía, Periodoncia, Psiquiatría, Radioloxía Oral e Maxilofacial, Anestesia, Odontoloxía Xeral, Medicina Interna e Xestión da Dor. . O foco do grupo foi proporcionar unha plataforma interdisciplinar para tratar enfermidades asociadas á cabeza, pescozo e cara. A través dos esforzos colectivos deste grupo, amplas buscas bibliográficas e entrevistas con pacientes, xurdiu un patrón clínico distinto, ao que se referiron como CFO. Observaron que esta enfermidade a miúdo non se diagnostica debido ás súas comorbilidades con outras condicións sistémicas. Este grupo sinalou os vínculos potenciais entre a enfermidade e os problemas de saúde sistémicos e a necesidade dun equipo de médicos para diagnosticar e tratar adecuadamente ao paciente.
Tamén se observaron lesións cavitacionais da mandíbula en nenos. En 2013, Obel et al describiron lesións en nenos e acuñaron o termo Osteomielitis crónica mandibular xuvenil (JMCO). Este grupo suxeriu o posible uso de bifosfonatos intravenosos (IV) como tratamento para estes nenos. En 2016 Padwa et al publicaron un estudo que describiu unha osteíte inflamatoria estéril focal nos ósos da mandíbula de pacientes pediátricos. Denominaron a lesión Osteomielitis crónica non bacteriana pediátrica (CNO).
Desde 2010, o doutor Johann Lechner, o autor e investigador máis publicado sobre lesións cavitacionais da mandíbula, e outros están a investigar a relación destas lesións coa produción de citocinas, especialmente a citocina inflamatoria RANTES (tamén coñecida como CCL5). O doutor Lechner usou varios termos para describir estas lesións que incluíron a NICO mencionada anteriormente, pero tamén a Osteonecrose Isquémica Aséptica na Mandíbula (AIOJ) e a Osteonecrose Fatty Degenerative of the Jawbone (FDOJ). A súa descrición/etiqueta baséase no aspecto físico e/ou no estado macroscópicamente patolóxico que se observa clínica ou intraoperatoriamente.
Agora cómpre aclarar outra patose da mandíbula identificada máis recentemente que é distinta do tema deste artigo pero que pode resultar confusa para os que investigan lesións cavitacionais. Trátase de lesións óseas da mandíbula que xorden como consecuencia do uso de produtos farmacéuticos. As lesións caracterízanse mellor pola perda de abastecemento de sangue co posterior secuestro incontrolable do óso. Estas lesións foron denominadas ulceración oral con secuestro óseo (OUBS) por Ruggiero et al nun documento de posición para Asociación Americana de Cirurxiáns Orais e Maxilofaciais (AAOMS), así como por Palla et al, nunha revisión sistemática. Dado que este problema está relacionado co uso dun ou de varios produtos farmacéuticos, a IAOMT é da opinión de que este tipo de lesións se describe mellor como Osteonecrosis da mandíbula relacionada con medicamentos (MRONJ). O MRONJ non se discutirá neste artigo xa que a súa etioloxía e os seus enfoques de tratamento son diferentes do que nos referimos como CIMDJ, e foi previamente estudado de forma exhaustiva.
O uso cada vez máis común das radiografías de tomografía computarizada de feixe cónico (CBCT) por parte de moitos odontólogos levou a un aumento na observancia das cavitacións intramedulares ás que nos referimos como CIMDJ, e que antes eran ignoradas e, polo tanto, ignoradas. Agora que estas lesións e anomalías están máis facilmente identificadas, pasa a ser responsabilidade da profesión odontológica diagnosticar a enfermidade e proporcionar recomendacións de tratamento e atención.
Apreciar e identificar a existencia do CIMDJ é o punto de partida para entendelo. Independentemente dos moitos nomes e acrónimos que se asociaron coa patoloxía, a presenza de óso necrótico ou moribundo no compoñente medular da mandíbula está ben establecida.
Cando se observan durante a cirurxía, estes defectos óseos preséntanse de moitas formas. Algúns profesionais informan que máis do 75% das lesións están completamente ocas ou cheas de tecido brando, marrón-grisado e desmineralizado/granulomatis, moitas veces con material oleoso amarelo (quistes de aceite) que se atopa nas áreas defectuosas con anatomía ósea normal circundante. Outros informan da presenza de cavitacións que teñen unha densidade ósea cortical variable que, ao abrirse, parecen ter revestimentos con materiais filamentosos fibrosos negros, marróns ou grises. Outros aínda informan de cambios graves descritos de varias maneiras como "granos", "como serrín", "cavidades ocas" e "secos" con dureza esclerótica e dentada ocasional das paredes da cavidade. Ao exame histolóxico, estas lesións parecen similares á necrose que se produce noutros ósos do corpo e son histoloxicamente diferentes da osteomielite (ver figura 1). No Apéndice III ao final deste documento inclúense imaxes adicionais que ilustran a enfermidade da CIMDJ, algunhas de carácter gráfica.
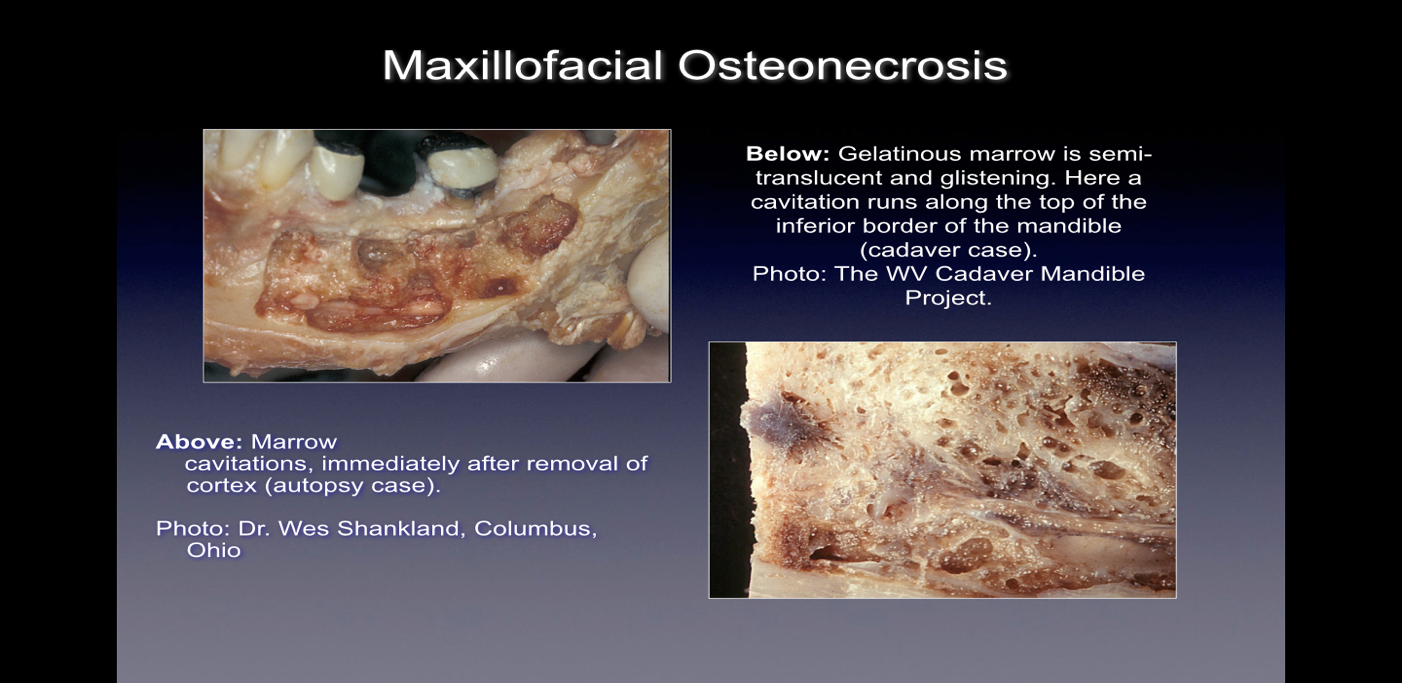
figura 1 Imaxes do CIMDJ tomadas dun cadáver
Como outros profesionais da saúde, os dentistas usan un proceso organizado que utiliza varios métodos e modalidades para diagnosticar lesións cavitacionais. Estes poden consistir na realización dun exame físico que inclúe a realización dun historial de saúde, a avaliación dos síntomas, a obtención de fluídos corporais para realizar probas de laboratorio e a obtención de mostras de tecidos para biopsias e probas microbiolóxicas (é dicir, probas para detectar a presenza de patóxenos). Tamén se adoitan empregar tecnoloxías de imaxe, como CBCT. En pacientes con trastornos complexos que non sempre seguen un patrón ou encaixan nunha orde típica dun complexo de síntomas, o proceso diagnóstico pode requirir unha análise máis detallada que nun primeiro momento só pode dar lugar a un diagnóstico diferencial. A continuación ofrécense breves descricións de varias destas modalidades de diagnóstico.
Tomografía computarizada de haz cónico (CBCT)
As técnicas de diagnóstico descritas xa en 1979 por Ratner e os seus colegas, utilizando a palpación e presións dixitais, as inxeccións diagnósticas de anestésico local, a consideración dos antecedentes médicos e a localización da dor irradiada son útiles para diagnosticar as cavitacións da mandíbula. Non obstante, aínda que algunhas destas lesións provocan dor, inchazo, vermelhidão e ata febre, outras non. Así, moitas veces é necesaria unha medida máis obxectiva, como a imaxe.
As cavitacións normalmente non se detectan en películas radiográficas bidimensionais estándar (2-D, periapicales e panorámicas) que se usan habitualmente en odontoloxía. Ratner e os seus colegas demostraron que hai que alterar o 40% ou máis do óso para mostrar cambios, e isto está apoiado por traballos posteriores e ilustrado na Figura 2. Isto está relacionado coa limitación inherente da imaxe 2-D que causa a superposición. de estruturas anatómicas, enmascarando áreas de interese. No caso de defectos ou patoloxías, concretamente na mandíbula, o efecto de enmascaramento do óso cortical denso sobre as estruturas subxacentes pode ser significativo. Polo tanto, son necesarias técnicas de imaxe tecnoloxicamente avanzadas como CBCT, exploracións Tech 99, resonancia magnética (MRI) ou ecografía transalveolar (CaviTAU™®).
Das diversas técnicas de imaxe que se dispoñen, o CBCT é a ferramenta de diagnóstico máis utilizada polos odontólogos implicados no diagnóstico ou tratamento de cavitacións e, polo tanto, a que trataremos en profundidade. A pedra angular da tecnoloxía CBCT é a súa capacidade para ver unha lesión de interese en 3 dimensións (frontal, saxital, coronal). A CBCT demostrou ser un método fiable e preciso para identificar e estimar o tamaño e a extensión dos defectos intraóseos da mandíbula con menos distorsión e menor aumento que os raios X 2D.
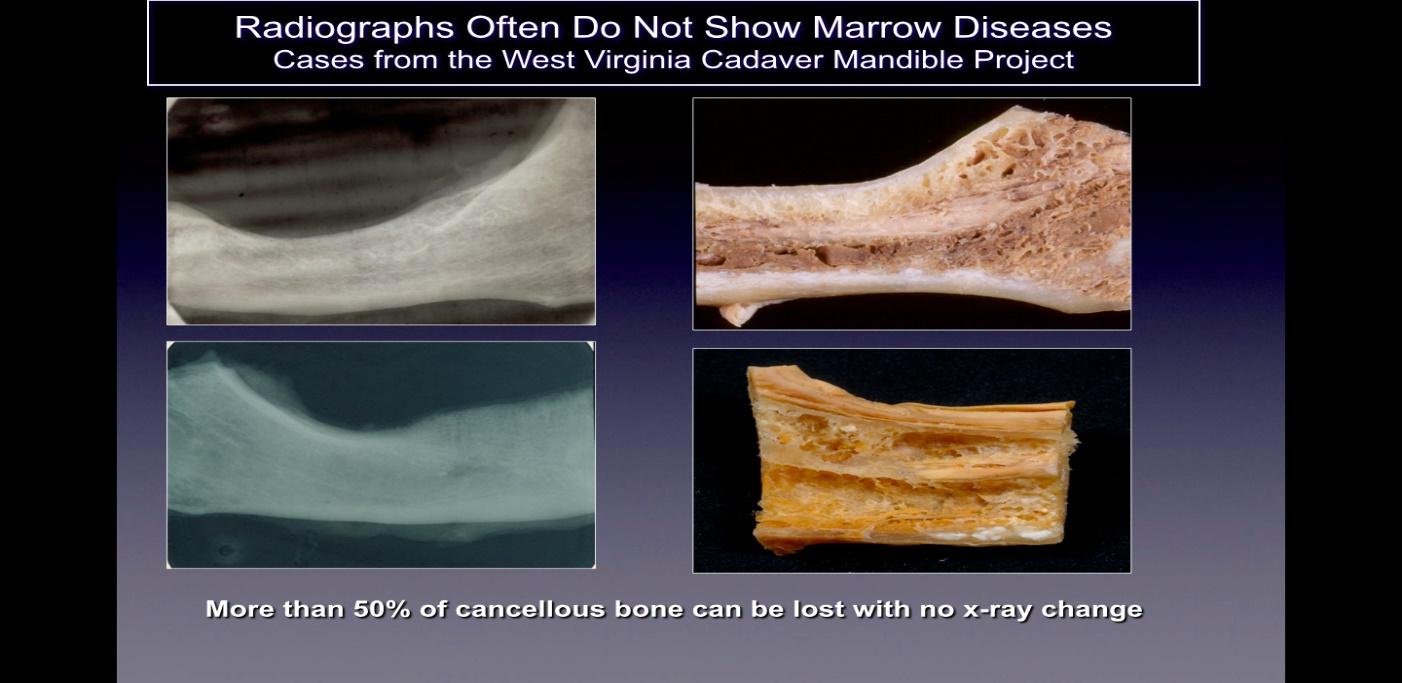
figura 2 Lenda: no lado esquerdo móstranse radiografías 2-D de ósos maxilares tomadas de cadáveres que aparecen
saudable. No lado dereito da figura hai fotografías dos mesmos ósos da mandíbula que mostran unha evidente cavitación necrótica.
Figura adaptada de Bouquot, 2014.
Estudos clínicos demostraron que as imaxes CBCT tamén axudan a determinar o contido dunha lesión (chea de líquido, granulomatosa, sólida, etc.), posiblemente axudando a distinguir entre lesións inflamatorias, tumores odontóxenos ou non odontoxénicos, quistes e outros benignos ou malignos. lesións.
O software desenvolvido recentemente que se integra especificamente con diferentes tipos de dispositivos CBCT utiliza unidades Hounsfield (HU) que permite unha avaliación estandarizada da densidade ósea. HU representan a densidade relativa dos tecidos corporais segundo unha escala de grises calibrada, baseada en valores de aire (-1000 HU), auga (0 HU) e densidade ósea (+1000 HU). A figura 3 representa diferentes vistas dunha imaxe CBCT moderna.
En resumo, a CBCT demostrou ser útil no diagnóstico e tratamento das cavitacións da mandíbula:
- Identificación do tamaño, extensión e posición 3D dunha lesión;
- Identificar a proximidade dunha lesión a outras estruturas anatómicas vitais próximas como a
nervio alveolar inferior, seo maxilar ou raíces dos dentes adxacentes;
- Determinación do enfoque do tratamento: cirurxía versus non cirúrxica; e
- Facilitar unha imaxe de seguimento para determinar o grao de cicatrización e a posible necesidade
para volver a tratar unha lesión.
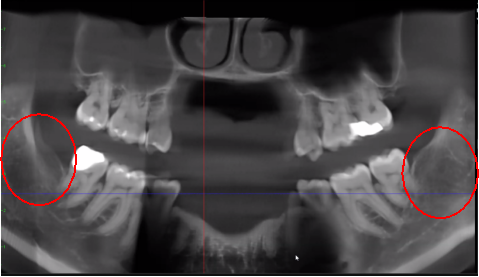
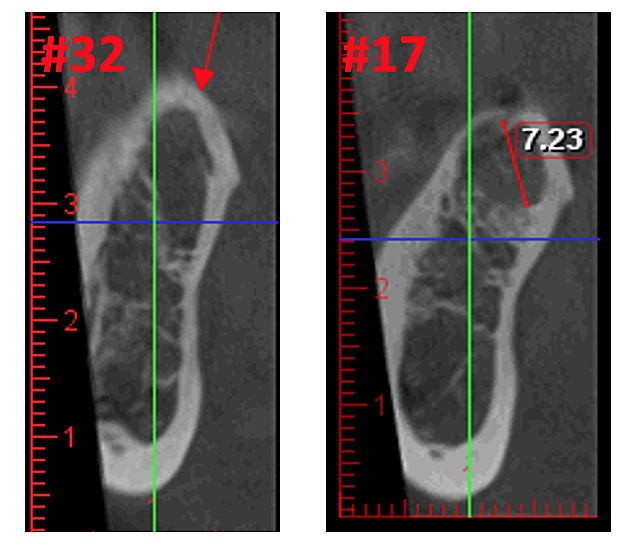
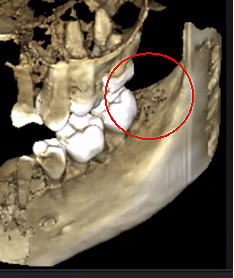
figura 3 Mellora a claridade da imaxe CBCT debido á tecnoloxía de software refinada, que reduce os artefactos e o "ruído" que os implantes dentais e as restauracións metálicas poden causar na imaxe. Isto permite que o dentista e o paciente visualicen a lesión máis facilmente. O panel superior é unha vista panorámica dun CBCT que mostra a localización esquerda (n.° 17) e dereita (n.° 32) e a extensión das lesións cavitacionais nun paciente con osteonecrose da mandíbula. O panel inferior esquerdo é unha vista sagital de cada sitio. O panel inferior dereito é unha representación en 3D do sitio #17 que amosa a porosidade cortical sobre a cavitación medular. Cortesía do doutor Reese.
Tamén mencionamos aquí brevemente un dispositivo de ultrasóns, o CaviTAU™®, que foi desenvolvido e está a ser usado en partes de Europa, específicamente para detectar áreas de baixa densidade ósea dos ósos da mandíbula superior e inferior que suxiren cavitacións da mandíbula. Este dispositivo de ecografía ultrasónica transalveolar (TAU-n) é potencialmente igual en comparación co CBCT na detección de defectos da medula maxilar e ten a vantaxe adicional de expoñer ao paciente a niveis de radiación moito máis baixos. Este dispositivo non está dispoñible actualmente nos EE. UU., pero está en revisión pola Administración de Drogas e Alimentos dos Estados Unidos e podería ser a principal ferramenta de diagnóstico utilizada en América do Norte para tratar a CIMJD.
Biomarcadores e exame histolóxico
Debido á natureza inflamatoria das cavitacións da mandíbula, Lechner e Baehr, 2017 investigaron a posible relación entre citocinas seleccionadas e a enfermidade. Unha citocina de particular interese está "regulada tras a activación, expresada e secretada por células T normais" (RANTES). Esta citocina, así como o factor de crecemento de fibroblastos (FGF)-2, exprésase en maiores cantidades en lesións cavitacionais e en pacientes con CIMDJ. A figura 4, facilitada polo doutor Lechner, compara os niveis de RANTES en pacientes con cavitacións (barra vermella, esquerda) cos niveis dos controis sans (barra azul), mostrando niveis máis de 25 veces superiores nos que padecen a enfermidade. Lechner et al usan dous enfoques para medir os niveis de citocinas. Un deles é medir os niveis de citocinas sistémicamente do sangue (Laboratorio de solucións de diagnóstico, EE.). Un segundo método é tomar unha biopsia directamente do sitio enfermo cando se accede a el para ser avaliada por un patólogo oral. Desafortunadamente, neste momento a mostraxe localizada de tecidos require un procesamento e un envío complexos que aínda non se lograron en instalacións que non sexan de investigación, pero proporcionou correlacións perspicaces.
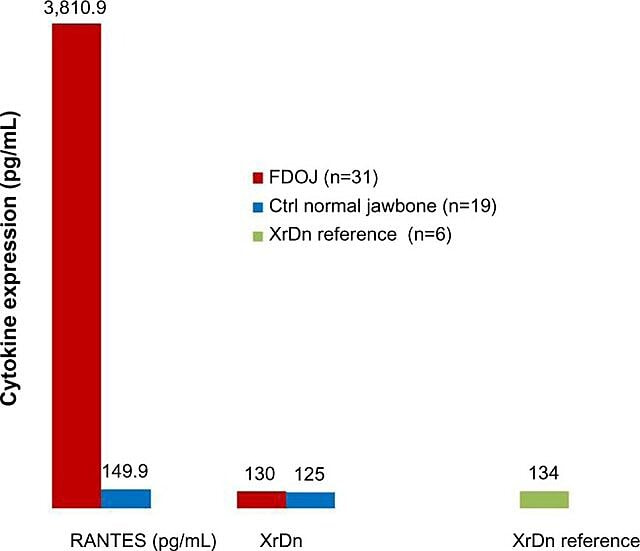
figura 4 Distribución de RANTES en 31 casos FDOJ e 19 mostras de maxilar normal en comparación cunha referencia de densidade de raios X para ambos os grupos nas áreas correspondentes. Abreviaturas: RANTES, regulado tras a activación, ligando 5 de quimiocinas (motivo CC) normal expresado e secretado por células T; XrDn, densidade de raios X; FDOJ, osteonecrose dexenerativa graxa da mandíbula; n, número; Ctrl, control. Figura proporcionada polo doutor Lechner. Número de licenza: CC BY-NC 3.0
Consideracións en evolución para fins de diagnóstico
A presenza de cavitacións na mandíbula está ben establecida clínicamente. Non obstante, os diagnósticos claros e os parámetros de tratamento das mellores prácticas precisan máis investigación. Con isto en mente, é necesario mencionar brevemente algunhas técnicas intrigantes e potencialmente valiosas que están a ser utilizadas por algúns profesionais.
Recoñécese que as avaliacións fisiolóxicas adicionais serían unha valiosa ferramenta de detección e diagnóstico. Unha destas ferramentas que usan algúns profesionais é a imaxe termográfica. A actividade inflamatoria xeneralizada pódese ver medindo os diferenciais de calor na superficie da cabeza e do pescozo. A termografía é segura, rápida e pode ter un valor diagnóstico similar ao da CBCT. Un inconveniente importante é que carece de definición, polo que é difícil discernir a marxe ou a extensión dunha lesión.
Avaliación do Meridiano de Acupuntura
Algúns practicantes están analizando o perfil enerxético dunha lesión utilizando a Avaliación do Meridiano de Acupuntura (AMA) para determinar o seu efecto no seu correspondente meridiano enerxético. Este tipo de avaliación baséase en Electroacupuntura Segundo Voll (EAV). Esta técnica, que está baseada nos antigos principios da medicina chinesa e da acupuntura, foi desenvolvida e estase ensinando nos Estados Unidos. A acupuntura utilizouse para aliviar a dor e promover a curación. Baséase no equilibrio do fluxo de enerxía (é dicir, Chi) a través de vías específicas de enerxía no corpo. Estas vías, ou meridianos, conectan órganos, tecidos, músculos e ósos específicos entre si. A acupuntura utiliza puntos moi específicos nun meridiano para influír na saúde e vitalidade de todos os elementos do corpo nese meridiano. Esta técnica utilizouse para revelar a enfermidade do óso da mandíbula que, cando se resolve, tamén trata enfermidades aparentemente non relacionadas, como a artrite ou a síndrome de fatiga crónica. Esta técnica préstase a unha investigación posterior (é dicir, os resultados deben ser documentados e os datos lonxitudinais adquiridos e difundidos).
Hai moitos factores individuais que aumentan o risco para o desenvolvemento de cavitacións na mandíbula, pero normalmente o risco é multifactorial. Os riscos para o individuo poden ser influencias externas, como factores ambientais, ou influencias internas, como unha función inmunolóxica deficiente. As táboas 2 e 3 enumeran os factores de risco externos e internos.


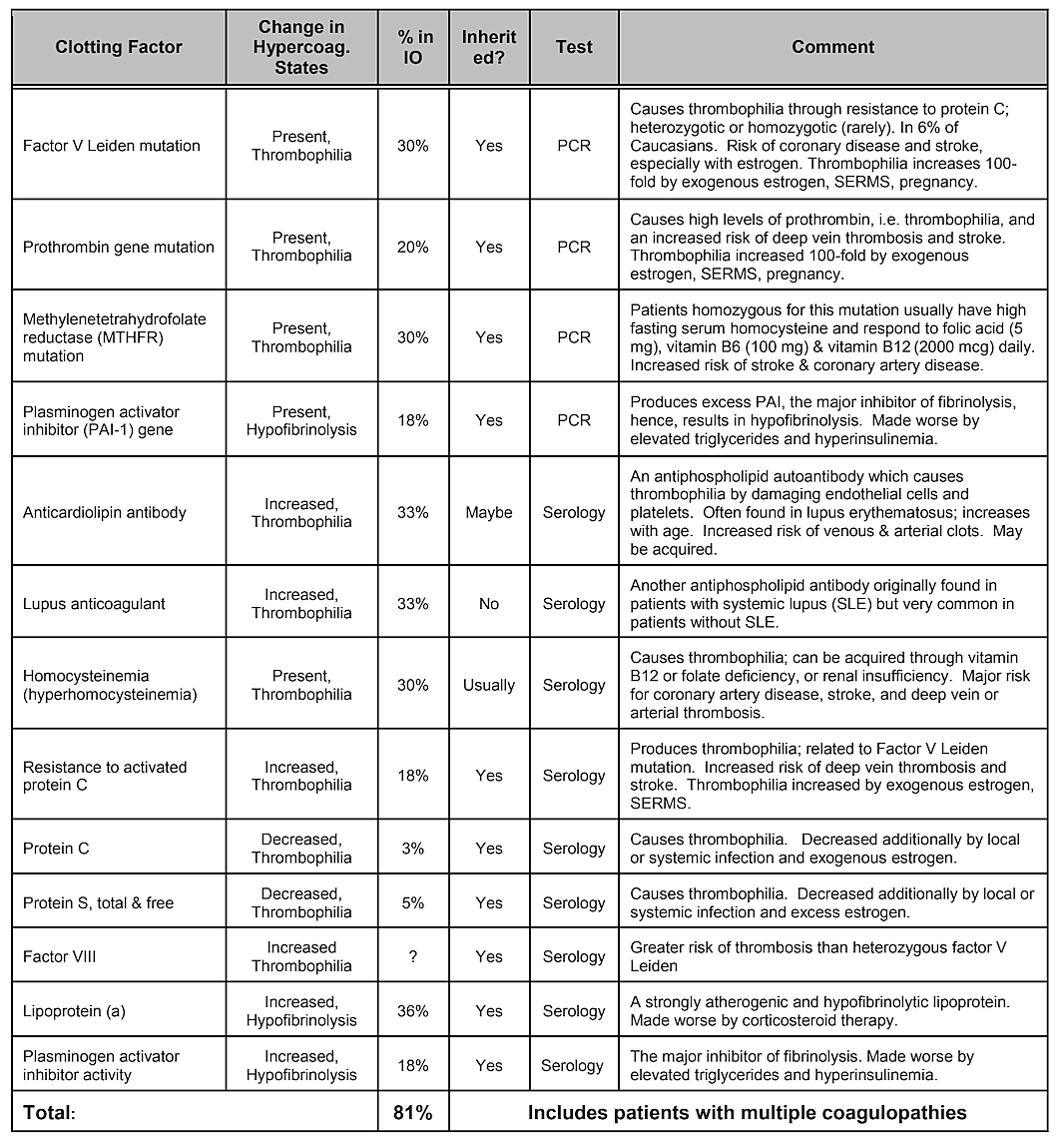
Teña en conta que a táboa 2, Factores de risco internos, non inclúe a predisposición xenética. Aínda que se pensa que as variacións xenéticas desempeñan un papel, non se demostrou que ningunha variación xenética ou mesmo combinación de xenes se identifique como un factor de risco, pero é probable que as influencias xenéticas . Unha revisión sistemática da literatura realizada en 2019 mostrou que se identificaron varios polimorfismos de nucleótidos únicos, pero non hai replicación nos estudos. Os autores concluíron que, dada a diversidade de xenes que mostraron asociacións positivas coas cavitacións e a falta de reproducibilidade dos estudos, o papel que desempeñan as causas xenéticas parecería moderado e heteroxéneo. Non obstante, pode ser necesario apuntar a poboacións específicas para identificar as diferenzas xenéticas. De feito, como se demostrou, un dos mecanismos fisiopatolóxicos máis comúns e básicos do dano óseo isquémico é o exceso de coagulación dos estados de hipercoagulación, que adoitan ter fundamento xenético, como describen Bouquot e Lamarche (1999). A táboa 4 proporcionada polo doutor Bouquot enumera os estados de enfermidade que implican hipercoagulación e os 3 parágrafos seguintes ofrecen unha visión xeral dalgúns dos descubrimentos do doutor Bouquot que presentou no seu papel como director de investigación do Centro Maxilofacial de Educación e Investigación.
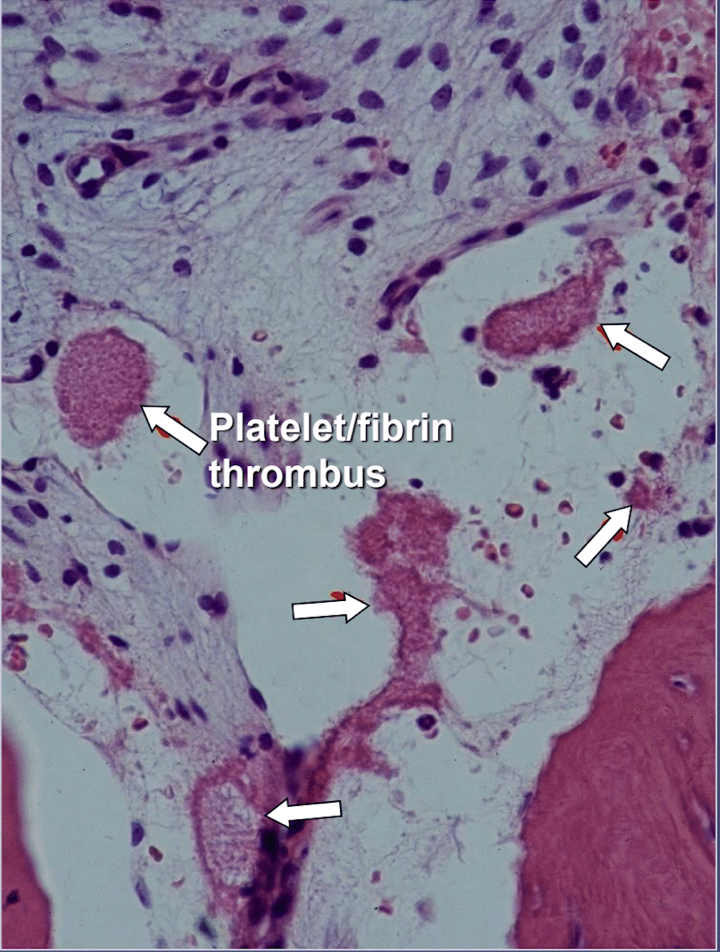
Nas cavitacións da mandíbula hai evidencias claras de osteonecrose isquémica, que é unha enfermidade da medula ósea na que o óso se fai necrótico debido á privación de osíxeno e nutrientes. Como se mencionou, moitos factores poden interactuar para producir cavitacións e ata o 80% dos pacientes teñen un problema, xeralmente herdado, de produción excesiva de coágulos sanguíneos nos seus vasos sanguíneos. Esta enfermidade normalmente non se revela durante as probas de sangue rutineiras. O óso é particularmente susceptible a este problema de hipercoagulación e desenvolve vasos sanguíneos moi dilatados; aumento das presións internas, moitas veces dolorosas; estancamento do sangue; e incluso infartos. Este problema de hipercoagulación pode ser suxerido por antecedentes familiares de ictus e ataques cardíacos a unha idade temperá (menos de 55 anos), reemplazo de cadeira ou "artrite" (especialmente a idades temperás), osteonecrose (especialmente a idade temperá), trombose venosa, émbolos pulmonares (coágulos de sangue nos pulmóns), trombose venosa retiniana (coágulos na retina do ollo) e aborto espontáneo recorrente. As mandíbulas teñen 2 problemas específicos con esta enfermidade: 1) unha vez danada, o óso enfermo non é capaz de soportar infeccións de baixo grao de bacterias de dentes e enxivas; e 2) o óso pode non recuperarse da diminución do fluxo sanguíneo inducido polos anestésicos locais utilizados polos dentistas durante o traballo dental. A figura 5 ofrece unha vista microscópica dun trombo intravascular.
Táboa 4 Estado de enfermidade que implica hipercoagulación. Catro de cada cinco pacientes con cavitación da mandíbula teñen unha destas coagulacións
problemas de factores.
Independentemente da causa subxacente da hipercoagulación, o óso desenvolve unha medula fibrosa (as fibras poden vivir en áreas sen nutrientes), unha medula graxa e morta ("podrecedura húmida"), unha medula moi seca e ás veces coriácea ("podremia seca" ), ou un espazo medular completamente oco ("cavitación").
Calquera óso pode verse afectado, pero as cadeiras, os xeonllos e as mandíbulas están afectados con maior frecuencia. A dor adoita ser severa pero preto de 1/3rd dos pacientes non experimentan dor. O corpo ten problemas para curarse desta enfermidade e 2/3rds dos casos requiren a extirpación cirúrxica da medula danada, xeralmente raspando con curetas. A cirurxía eliminará o problema (e a dor) en case 3/4ths dos pacientes con afectación da mandíbula, aínda que se requiren repetir cirurxías, xeralmente procedementos máis pequenos que o primeiro, no 40% dos pacientes, ás veces noutras partes dos maxilares, porque a enfermidade con tanta frecuencia ten lesións "saltadas" (é dicir, múltiples sitios no maxilar). ósos iguais ou similares), cunha medula normal entre. Máis da metade dos pacientes de cadeira acabarán por contraer a enfermidade na cadeira oposta. Máis de 1/3rd dos pacientes con mandíbula terán a enfermidade noutros cuadrantes da mandíbula. Recentemente, descubriuse que o 40% dos pacientes con osteonecrose da cadeira ou da mandíbula responderán á anticoagulación con heparina de baixo peso molecular (Lovenox) ou Coumadin con resolución da dor e con cicatrización ósea.
figura 5 Vista microscópica de trombos intravasculares
Se se busca un enfoque non farmacéutico para reducir o risco de hipercoagulación pódese considerar o uso de encimas suplementarios como a nattoquinase ou a lumbroquinase máis potente que teñen propiedades fibrinolíticas e anticoagulantes. Ademais, os estados de deficiencia de cobre, que están asociados á disfunción da coagulación, deben descartarse debido ao aumento do risco de hipercoagulación observado en pacientes con cavitacións na mandíbula.
IMPLICACIONS SISTÉMICAS E CLÍNICAS
A presenza de cavitacións na mandíbula e a súa patoloxía asociada abarcan algúns síntomas específicos pero tamén a miúdo inclúen algúns síntomas sistémicos inespecíficos. Así, o seu diagnóstico e tratamento debe ser abordado cunha consideración exhaustiva por parte do equipo asistencial. As realizacións máis singulares e innovadoras que saíron á luz desde o documento de posición de IAOMT 2014 é a resolución de enfermidades inflamatorias crónicas aparentemente non relacionadas despois do tratamento da cavitación. Se as enfermidades sistémicas son de natureza autoinmune ou se producen inflamacións doutro xeito, reportáronse melloras significativas, incluída a mellora do cancro. O complexo de síntomas asociado a estas lesións é moi individualizado e, polo tanto, non é xeneralizable nin facilmente recoñecible. Polo tanto, o IAOMT ten a mentalidade de que cando a un paciente se lle diagnostica cavitacións na mandíbula con ou sen dor localizada asociada, e tamén ten outras enfermidades sistémicas que antes non se atribuían a cavitacións na mandíbula, o paciente necesita unha avaliación adicional para determinar se a enfermidade está asociada con , ou é unha consecuencia da enfermidade. O IAOMT realizou unha enquisa aos seus membros para saber máis sobre os síntomas/enfermidades sistémicas que se resolven despois da cirurxía cavitacional. Os resultados preséntanse no Apéndice I.
A presenza de citocinas xeradas en lesións necróticas e pouco vascularizadas das cavitacións da mandíbula parece funcionar como foco de citocinas inflamatorias que manteñen outras áreas de inflamación activas e/ou crónicas. Espérase e espérase o alivio ou polo menos a mellora da dor de mandíbula localizada despois do tratamento, pero esta teoría focal da inflamación, que se discutirá en detalle a continuación, pode explicar por que tantas enfermidades aparentemente "non relacionadas" que teñen vínculos con enfermidades inflamatorias crónicas. tamén se reducen co tratamento de cavitación.
En apoio das conclusións extraídas no documento de posición da IAOMT de 2014 que vincula as cavitacións do óso maxilar e as enfermidades sistémicas, investigacións e estudos clínicos publicados máis recentemente por Lechner, von Baehr e outros, mostran que as lesións por cavitación do óso maxilar conteñen un perfil específico de citocinas que non se observa noutras patoloxías óseas. . Cando se comparan con mostras de maxilar saudables, as patoloxías da cavitación mostran continuamente unha forte regulación positiva do factor de crecemento dos fibroblastos (FGF-2), o antagonista do receptor da interleucina 1 (Il-1ra) e, de especial importancia, RANTES. RANTES, tamén coñecida como CCL5 (cc motif Ligand 5) foi descrita como unha citocina quimiotáctica cunha forte acción proinflamatoria. Demostrouse que estas quimiocinas interfiren en varias fases da resposta inmune e están implicadas substancialmente en varias condicións patolóxicas e infeccións . Os estudos demostraron que RANTES está implicado en moitas enfermidades sistémicas como a artrite, a síndrome de fatiga crónica, a dermatite atópica, a nefrite, a colite, a alopecia, os trastornos da tireóide e o fomento da esclerose múltiple e a enfermidade de Parkinson. Ademais, demostrouse que RANTES provoca unha aceleración do crecemento do tumor.
Os factores de crecemento de fibroblastos tamén estiveron implicados nas cavitacións da mandíbula. Os factores de crecemento dos fibroblastos, o FGF-2, e os seus receptores asociados, son responsables de moitas funcións cruciais, incluíndo a proliferación celular, a supervivencia e a migración. Tamén son susceptibles de ser secuestrados polas células cancerosas e desempeñar un papel oncoxénico en moitos cancros. Por exemplo, FGF-2 promove a progresión do tumor e do cancro no cancro de próstata. Ademais, os niveis de FGF-2 mostraron correlación directa coa progresión, metástase e mal prognóstico de supervivencia en pacientes con cancro colorrectal. En comparación cos controis libres de cancro, os pacientes con carcinoma gástrico teñen niveis significativamente máis altos de FGF-2 no soro. Estes mensaxeiros inflamatorios estiveron implicados en moitas enfermidades graves, xa sexan de natureza inflamatoria ou cancerosas. En contraste con RANTES/CCL5 e FGF-2, IL1-ra demostrou actuar como un forte mediador antiinflamatorio, contribuíndo á falta de signos inflamatorios comúns nalgunhas lesións de cavitación.
Comparáronse os niveis excesivos de RANTES e FGF-2 nas lesións de cavitación e relacionáronse cos niveis observados noutras enfermidades sistémicas como a esclerose lateral amiotrófica (ELA), a esclerose múltiple (EM), a artrite reumatoide e o cancro de mama. De feito, os niveis destes mensaxeiros detectados nas cavitacións da mandíbula son máis altos que no soro e no líquido cefalorraquídeo dos pacientes con ELA e EM. A investigación actual de Lechner e von Baehr demostrou un aumento de 26 veces en RANTES nas lesións osteonecróticas da mandíbula de pacientes con cancro de mama. Lechner e os seus colegas suxiren que RANTES derivado da cavitación pode servir como un acelerador do desenvolvemento e progresión do cancro de mama.
Como se mencionou anteriormente, hai numerosos casos de cavitacións asintomáticas da mandíbula. Nestes casos, as citocinas proinflamatorias agudas, como TNF-alfa e IL-6, NON se observan en maior número nos achados patohistológicos das mostras de cavitación. Nestes pacientes, a ausencia destas citocinas proinflamatorias está asociada a altos niveis de antagonista do receptor de interleucina 1 (Il-1ra) de citocinas antiinflamatorias. A conclusión razoable é que a inflamación aguda asociada ás cavitacións da mandíbula está baixo o control de altos niveis de RANTES/FGF-2. Como resultado, para facer un diagnóstico, Lechner e von Baehr suxiren quitar o foco na presenza de inflamación e considerar a vía de sinalización, principalmente a través da sobreexpresión de RANTES/FGF-2. Os altos niveis de RANTES/FGF-2 en pacientes con cavitación indican que estas lesións poden estar causando vías de sinalización patóxenas similares e de reforzo mutuo a outros órganos. O sistema inmunitario actívase en resposta a sinais de perigo, que evocan varias vías moleculares innatas que culminan na produción de citocinas inflamatorias e na posible activación do sistema inmunitario adaptativo. Isto apoia a idea e a teoría de que as cavitacións dos ósos da mandíbula poden servir como unha causa fundamental de enfermidades inflamatorias crónicas a través da produción de RANTES/FGF-2 e explica ademais por que os síntomas agudos da inflamación non sempre son vistos ou sentidos polo paciente nas lesións da mandíbula. eles mesmos. Así, as cavitacións da mandíbula e estes mensaxeiros implicados representan un aspecto integrador da enfermidade inflamatoria e serven como unha etioloxía potencial da enfermidade. A eliminación das cavitacións pode ser unha clave para revertir as enfermidades inflamatorias. Isto está apoiado pola observación dunha redución dos niveis séricos de RANTES despois da intervención cirúrxica en 5 pacientes con cancro de mama (ver táboa 5). As investigacións e probas posteriores dos niveis RANTES/CCL5 poden proporcionar información sobre esta relación. As observacións alentadoras son as melloras na calidade de vida realizadas por moitos pacientes con cavitación da mandíbula, xa sexa alivio no lugar da operación ou unha diminución da inflamación crónica ou enfermidade noutro lugar.
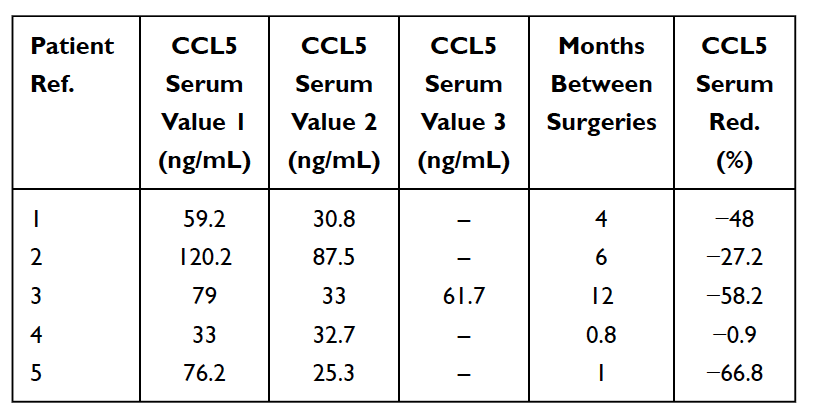
Táboa 5
Redución (Vermello) de RANTES/CCL5 no soro en 5 pacientes con cancro de mama operadas por osteonecrose graso-dexenerativa da mandíbula (FDOJ). Táboa adaptada de
Lechner et al, 2021. Jawbone Cavitation Expressed RANTES/CCL5: Case Studies Linking Silent Inflammation in the Jawbone with Epistemology of Breast Cancer. Cancro de mama: obxectivos e terapia.
Debido á escasa literatura sobre o tratamento das lesións cavitacionais, a IAOMT enquisou os seus membros para recoller información sobre as tendencias e tratamentos que se están a desenvolver cara a un "estándar de coidados". Os resultados da enquisa explícanse brevemente no Apéndice II.
Unha vez que se determina a localización e o tamaño das lesións, son necesarias modalidades de tratamento. O IAOMT é da mentalidade de que é xeralmente inaceptable deixar "óso morto" no corpo humano. Isto baséase en datos que suxiren que as cavitacións da mandíbula poden ser os focos de citocinas e endotoxinas sistémicas para comezar o proceso de degradación da saúde xeral do paciente.
En circunstancias ideais, debe realizarse unha biopsia para confirmar os diagnósticos de calquera patoloxía da mandíbula e descartar outros estados de enfermidade. Entón, é necesario un tratamento para eliminar ou eliminar a patoloxía implicada e estimular o rebrote do óso normal e vital. Neste momento, na literatura revisada por pares, a terapia cirúrxica que consiste na extirpación do óso non vital afectado parece ser o tratamento preferido para as cavitacións da mandíbula. O tratamento implica o uso de anestésicos locais, o que leva a unha consideración importante. Antes pensábase que os anestésicos que conteñan epinefrina, que teñen propiedades vasoconstrictoras coñecidas, deberían evitarse en pacientes que xa puidesen ter un fluxo sanguíneo comprometido asociado ao seu estado de enfermidade. Non obstante, nunha serie de estudos moleculares, a diferenciación osteoblástica aumentou co uso de epinefrina. Polo tanto, o médico debe determinar caso por caso se debe usar epinefrina e, en caso afirmativo, a cantidade que se debe usar que dará os mellores resultados.
Despois dunha decorticación cirúrxica e un legrado completo da lesión e irrigación con solución salina estéril normal, a cicatrización realízase mediante a colocación de enxertos de fibrina rica en plaquetas (PRF) no oco óseo. O uso de concentrados de fibrina ricos en plaquetas nos procedementos cirúrxicos non só é beneficioso desde o punto de vista da coagulación, senón tamén desde o aspecto da liberación de factores de crecemento durante un período de ata catorce días despois da cirurxía. Antes do uso de enxertos de PRF e outras terapias complementarias, a recaída da lesión osteonecrótica da mandíbula despois da cirurxía produciuse nun 40% dos casos.
Unha lectura dos factores de risco externos descritos na táboa 2 suxire que se poden evitar resultados desfavorables coa técnica cirúrxica adecuada e a interacción médico/paciente, especialmente en poboacións susceptibles. É aconsellable considerar a adopción de técnicas atraumáticas, minimizando ou previndo as enfermidades periodontais e outras enfermidades dentais, e escoller un armamentario que permita obter os mellores resultados de curación. Proporcionar instrucións completas pre e postoperatorias ao paciente, incluídos os riscos asociados ao tabaquismo, pode axudar a minimizar os resultados negativos.
Tendo en conta a ampla lista de factores de risco potenciais que figuran nas táboas 2 e 3, recoméndase consultar co equipo de atención ampliada do paciente para coñecer adecuadamente os posibles factores de risco ocultos que poidan contribuír ao desenvolvemento de cavitacións da mandíbula. Por exemplo, unha consideración importante ao tratar as cavitacións da mandíbula é se o individuo está tomando antidepresivos, especialmente inhibidores selectivos da recaptación de serotonina (ISRS). Os ISRS asociáronse cunha densidade de masa ósea reducida e un aumento das taxas de fracturas. O ISRS Fluoxetina (Prozac) inhibe directamente a diferenciación e mineralización dos osteoblastos. Polo menos dous estudos independentes que examinan os usuarios de ISRS en comparación cos controis demostraron que o uso de ISRS está asociado con índices morfométricos panorámicos peores.
O precondicionamento tamén pode contribuír ao éxito do tratamento. Isto implica crear un ambiente tisular propicio para a curación proporcionando ao corpo niveis adecuados de nutrientes axeitados que melloren o terreo biolóxico optimizando a homeostase do organismo. As tácticas de precondicionamento non sempre son posibles, nin aceptables para o paciente, pero son máis importantes para aqueles pacientes que teñen susceptibilidades coñecidas, como aqueles con predisposición xenética, trastornos curativos ou saúde comprometida. Nestes casos, é fundamental que esta optimización se produza para minimizar os niveis de estrés oxidativo, que non só pode estimular o proceso da enfermidade senón que pode interferir coa curación desexada.
O ideal é que a redución de calquera carga tóxica no corpo, como o flúor e/ou o mercurio dos recheos de amalgama dental, debería completarse antes do tratamento das cavitacións da mandíbula. O mercurio pode desprazar o ferro na cadea de transporte de electróns das mitocondrias. Isto dá lugar a un exceso de ferro libre (ferro ferroso ou Fe++), que produce especies reactivas do osíxeno (ROS) daniñas tamén coñecidas como radicais libres, que causan estrés oxidativo. O exceso de ferro no tecido óseo tamén inhibe o correcto funcionamento dos osteoblastos, o que obviamente terá un efecto negativo ao intentar curar un trastorno óseo.
Outras deficiencias tamén deben abordarse antes do tratamento. Cando hai unha deficiencia de cobre, magnesio e retinol biodisponibles, o metabolismo e a reciclaxe do ferro desregula no corpo, o que contribúe a un exceso de ferro libre en lugares equivocados, o que provoca un estrés oxidativo aínda maior e o risco de enfermidades. Máis concretamente, moitas enzimas do corpo (como a ceruloplasmina) quedan inactivas cando hai niveis insuficientes de cobre, magnesio e retinol biodisponibles, o que perpetúa a desregulación sistémica do ferro e o consecuente aumento do estrés oxidativo e do risco de enfermidades.
Estratexias de tratamento alternativo
Tamén se deben avaliar técnicas alternativas que se utilizan como terapias primarias ou de apoio. Estes inclúen homeopatía, estimulación eléctrica, terapia de luz como fotobiomodulación e láser, osíxeno/ozono de grao médico, osíxeno hiperbárico, modalidades de anticoagulación, remedios Sanum, nutrición e nutracéuticos, sauna infravermella, ozonoterapia intravenosa, tratamentos enerxéticos e outros. Neste momento, non se realizou a ciencia que confirme que estas formas alternativas de tratamento sexan viables ou ineficaces. Débense establecer estándares de coidados para garantir a cura e a desintoxicación adecuadas. As técnicas para avaliar o éxito deben ser probadas e estandarizadas. Os protocolos ou procedementos que axuden a determinar cando o tratamento é apropiado e cando non o é deben presentarse para a súa avaliación.
As investigacións demostraron que a presenza de cavitacións na mandíbula é un proceso de enfermidade insidioso asociado á redución do fluxo sanguíneo. O fluxo sanguíneo medular comprometido leva a unha vascularización pouco mineralizada e inadecuada en áreas da mandíbula que poden infectarse con patóxenos, aumentando a morte celular. O fluxo sanguíneo lento dentro das lesións cavitacionais desafía a entrega de antibióticos, nutrientes e mensaxeiros inmunes. O ambiente isquémico tamén pode albergar e promover mediadores inflamatorios crónicos que poden ter efectos aínda máis nocivos sobre a saúde sistémica. A predisposición xenética, a función inmune reducida, os efectos de certos medicamentos, traumas e infeccións e outros factores como o tabaquismo poden instigar ou acelerar o desenvolvemento de cavitacións na mandíbula.
Xunto co eminente patólogo da mandíbula, o doutor Jerry Bouquot, a IAOMT está a presentar e promover unha identificación histolóxica e patolóxicamente correcta das lesións cavitacionais da mandíbula como a enfermidade medular isquémica crónica da mandíbula, CIMDJ. Aínda que moitos nomes, acrónimos e termos foron empregados historicamente e actualmente están sendo utilizados para denotar esta enfermidade, a IAOMT está convencida de que este é o termo máis apropiado para describir a condición patolóxica e microhistolóxica que se atopa habitualmente nas cavitacións da mandíbula.
Aínda que a maioría das lesións cavitacionais da mandíbula son difíciles de diagnosticar con radiografías rutineiras e a maioría non son dolorosas, nunca se debe asumir que o proceso da enfermidade non existe. Hai moitos procesos de enfermidade que son difíciles de diagnosticar e moitos que non son dolorosos. Se utilizásemos a dor como indicador de tratamento, a enfermidade periodontal, a diabetes e a maioría dos cancros non se tratarían. O odontólogo actual ten un amplo espectro de modalidades para tratar con éxito as cavitacións da mandíbula e non recoñecer a enfermidade e recomendar o tratamento non é menos grave que non diagnosticar e tratar a enfermidade periodontal. Para a saúde e o benestar dos nosos pacientes, un cambio de paradigma é crucial para todos os profesionais da saúde, incluídos os médicos e odontólogos, para 1) recoñecer a prevalencia das cavitacións dos ósos da mandíbula e 2) recoñecer a conexión entre as cavitacións da mandíbula e as enfermidades sistémicas.
RESULTADOS DA ENQUISA IAOMT 2 (2023)
Como se comenta brevemente no artigo, as condicións non relacionadas adoitan remitir despois da cirurxía de cavitación. Para saber máis sobre que tipos de condicións se resolven e como se produce a remisión proximal en relación coa cirurxía, enviouse unha segunda enquisa aos membros da IAOMT. Unha lista de síntomas e condicións que os membros deste comité observaron mellorar despois da cirurxía foron compiladas para a enquisa. Preguntóuselles aos entrevistados se observaron algunha destas condicións remitindo despois da cirurxía e, de ser así, en que grao. Tamén se lles preguntou se os síntomas remitían rapidamente ou se as melloras tardaron máis de dous meses. Ademais, preguntouse aos entrevistados sobre se normalmente realizaban a cirurxía en sitios individuais, en varios sitios unilaterais ou en todos os sitios nunha mesma cirurxía. Os resultados da enquisa preséntanse nas seguintes figuras. Os datos son preliminares, dado que o número de enquisados era pequeno (33) e que faltan algúns datos.
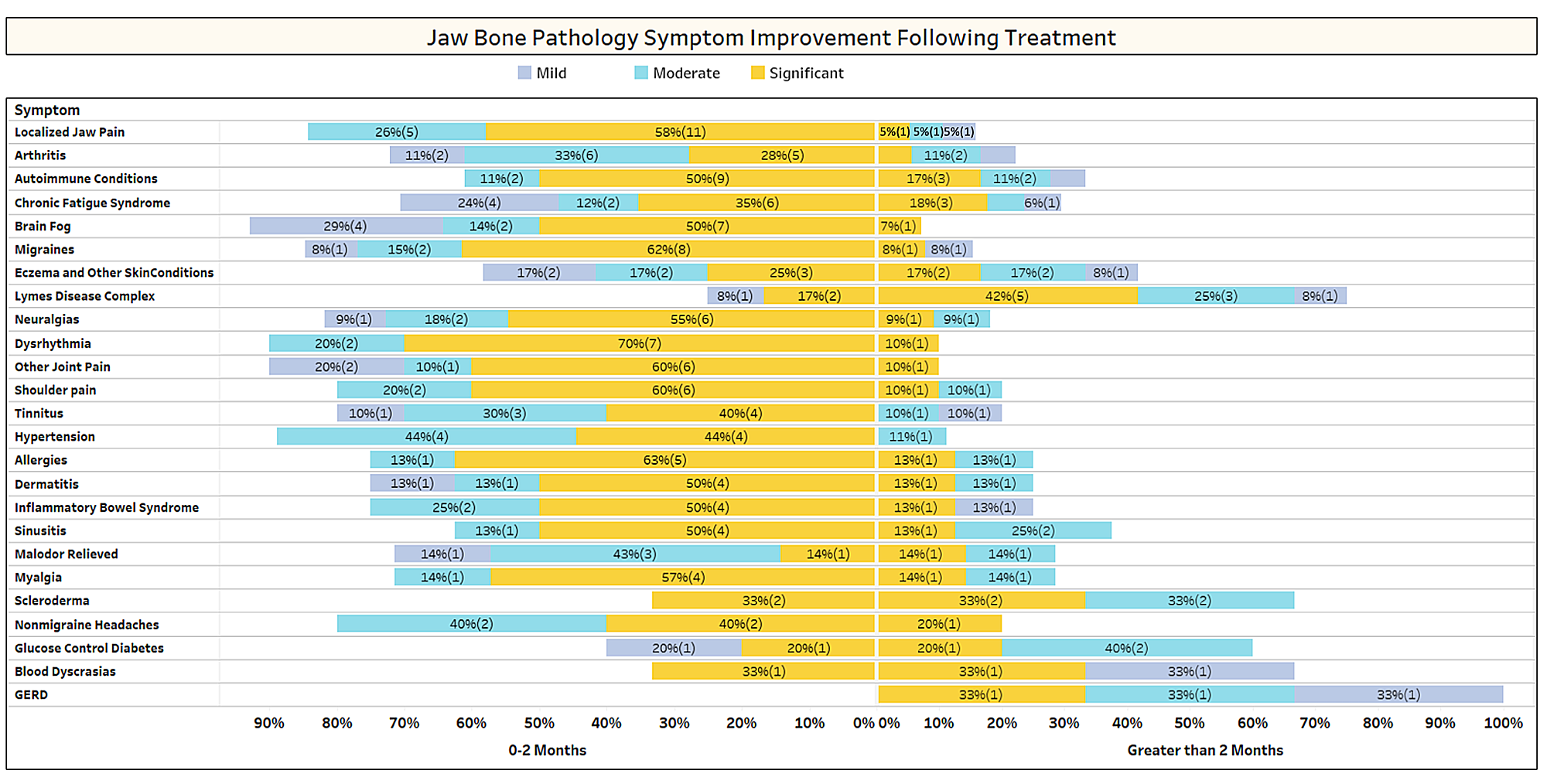
Anexo I Figura 1 Os entrevistados valoraron o nivel de mellora (leve, moderada ou significativa) e sinalaron se a mellora ocorreu rapidamente (0-2 meses) ou tardou máis tempo (> 2 meses). As condicións/síntomas están listados na orde dos máis informados. Teña en conta que a maioría das condicións/síntomas remitiron en menos de dous meses (lado esquerdo da liña media).
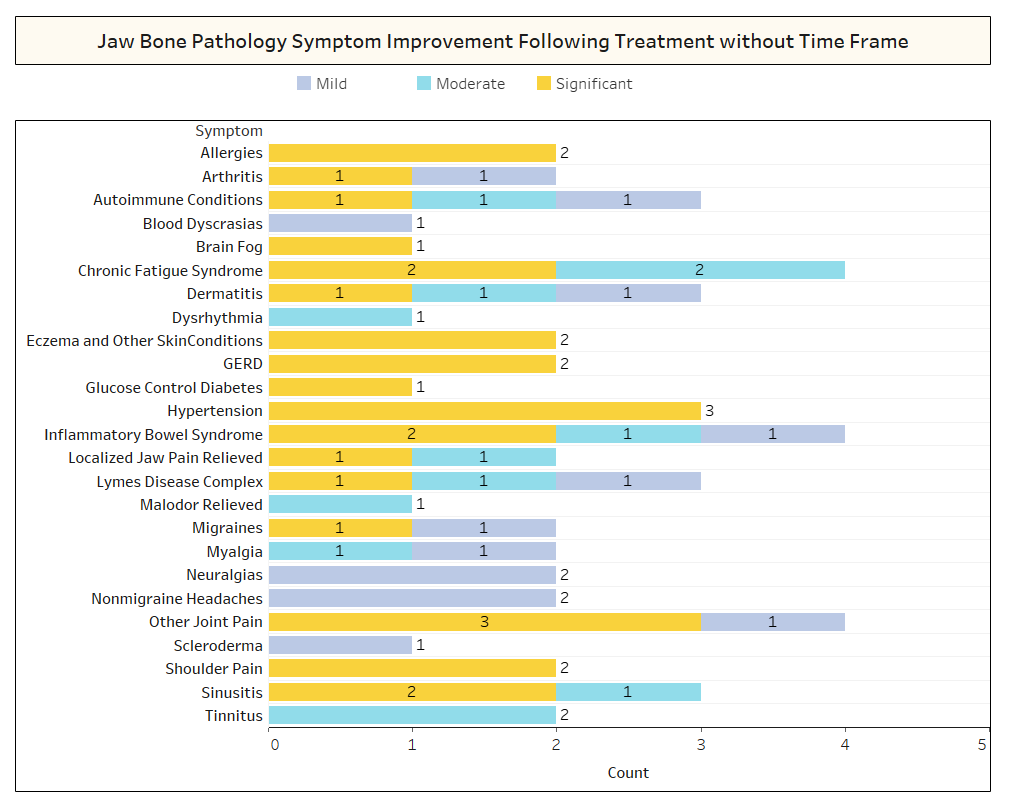
Anexo I Figura 2 Como se mostra anteriormente, en varios casos, os entrevistados non sinalaron o prazo de recuperación das melloras observadas.
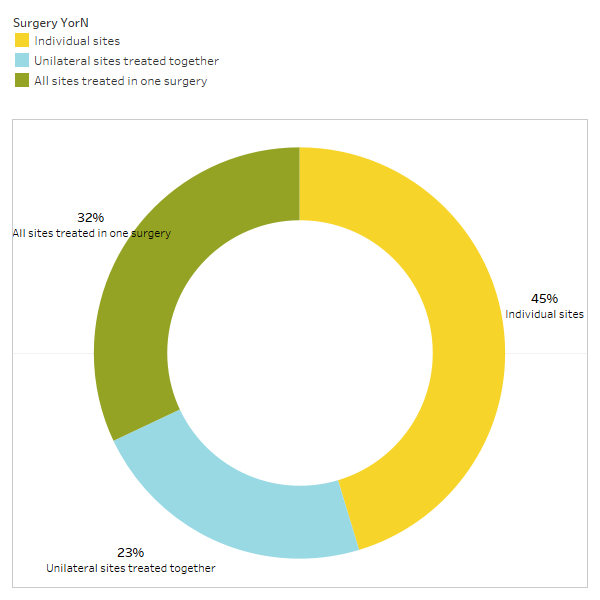
Anexo I Figura 3 Os entrevistados responderon á pregunta: "Normalmente recomendas/realizas
unha cirurxía para sitios individuais, sitios unilaterais tratados xuntos ou todos os sitios tratados nunha cirurxía?
RESULTADOS DA ENQUISA IAOMT 1 (2021)
Debido á escaseza de literatura e revisións de casos clínicos relacionados co tratamento das lesións cavitacionais, o IAOMT realizou unha enquisa aos seus membros para recoller información sobre cales son as tendencias e os tratamentos que se están a desenvolver cara a un "estándar de coidados". A enquisa completa está dispoñible no sitio web de IAOMT (ten en conta que non todos os profesionais responderon a todas as consultas da enquisa).
Para resumir brevemente, a maioría dos 79 enquisados ofrecen tratamento cirúrxico, que implica a reflexión dos tecidos brandos, o acceso cirúrxico ao sitio de cavitación e varios métodos de "limpar" e desinfectar fisicamente o sitio afectado. Utilízanse unha ampla gama de medicamentos, nutracéuticos e/ou produtos sanguíneos para promover a curación da lesión antes de pechar a incisión dos tecidos brandos.
As fresas rotativas úsanse a miúdo para abrir ou acceder á lesión ósea. A maioría dos médicos usan un instrumento manual para curar ou raspar o óso enfermo (68%), pero tamén se utilizan outras técnicas e ferramentas, como unha fresa rotativa (40%), un instrumento piezoeléctrico (ultrasóns) (35%) ou un Láser ER:YAG (36%), que é unha frecuencia de láser utilizada para a transmisión fotoacústica.
Unha vez que o sitio é limpo, desbridado e/ou curado, a maioría dos enquisados usa auga/gas ozono para desinfectar e promover a curación. O 86% dos enquisados utiliza PRF (fibrina rica en plaquetas), PRP (plasma rico en plaquetas) ou PRF ou PRP ozonizado. Unha técnica de desinfección prometedora informada na literatura e dentro desta enquisa (42%) é o uso intraoperatorio de Er:YAG. O 32% dos enquisados non utiliza ningún tipo de enxerto óseo para cubrir o sitio de cavitación.
A maioría dos enquisados (59%) normalmente non realizan biopsias das lesións indicando unha variedade de razóns, como o custo, a imposibilidade de obter mostras de tecido viables, a dificultade para atopar un laboratorio de patoloxía ou a certeza do estado da enfermidade.
A maioría dos enquisados non usan antibióticos preoperatorios (79%), durante a cirurxía (95%) ou postoperatorios (69%). Outro soporte IV que se usa inclúe esteroides dexametasona (8%) e vitaminas C (48%). Moitos enquisados (52%) utilizan a terapia con láser de baixo nivel (LLLT) postoperatorio con fins curativos. Moitos enquisados recomendan o apoio nutricional, incluíndo vitaminas, minerais e varios medicamentos homeopáticos antes do (81%) e durante (93%) o período de curación.
 imaxes
imaxes
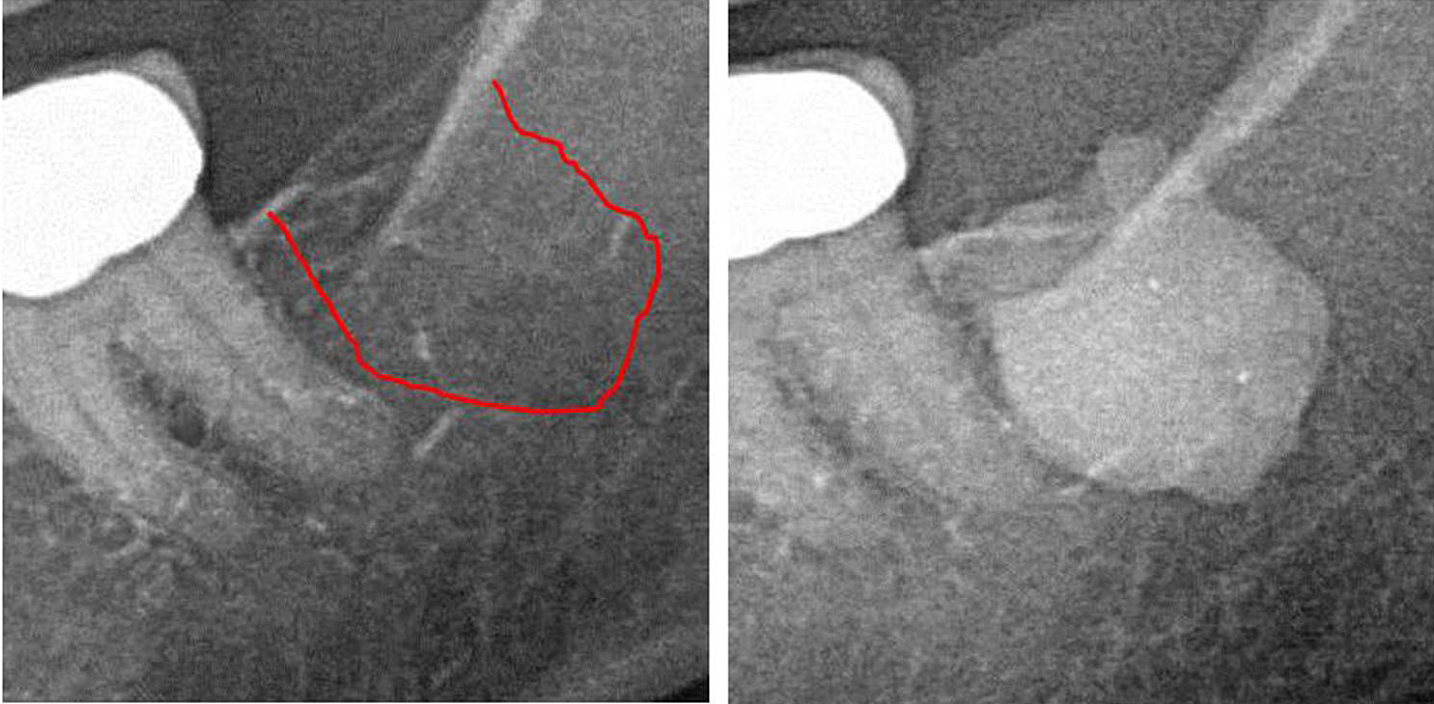
Anexo III Figura 1 Panel esquerdo: diagnóstico de raios X 2D da área #38. Panel dereito: documentación da extensión de FDO) na zona retromolar 38/39 usando un axente de contraste despois da cirurxía FDOJ.
Abreviaturas: FDOJ, osteonecrose dexenerativa graxa do óso maxilar.
Adaptado de Lechner, et al, 2021. "Jawbone Cavitation Expressed RANTES/CCL5: Case Studies Linking Silent Inflammation in the Jawbone with Epistemology of Breast Cancer". Cancro de mama: obxectivos e terapia
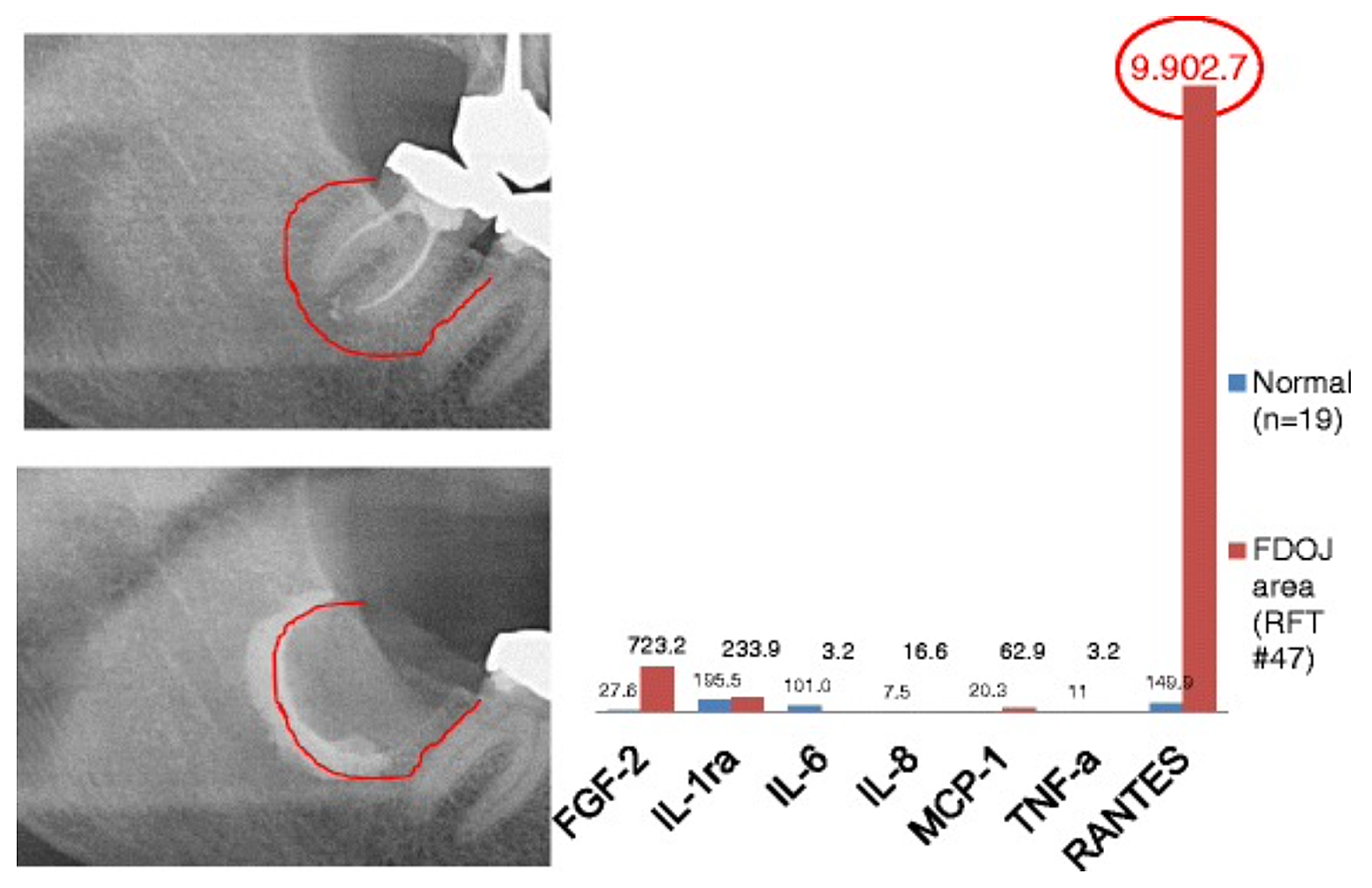
Apéndice 3 Figura 2 Comparación de sete citocinas (FGF-2, IL-1ra, IL-6, IL-8, MCP-1, TNF-a e RANTES) en FDOJ baixo RFT #47 coas citocinas da mandíbula sa (n = 19). Documentación intraoperatoria da extensión de FDOJ no maxilar inferior dereito, área #47 apical da RFT #47, por medio de contraste despois da extirpación cirúrxica da RFT #47.
Abreviaturas: FDOJ, osteonecrose dexenerativa graxa do óso maxilar.
Adaptado de Lechner e von Baehr, 2015. "Chemokine RANTES/CCL5 as an Unknown Link between Wound Healing in the Jawbone and Systemic Disease: Is Prediction and Tailored Treatments in the Horizon?" Revista da EPMA
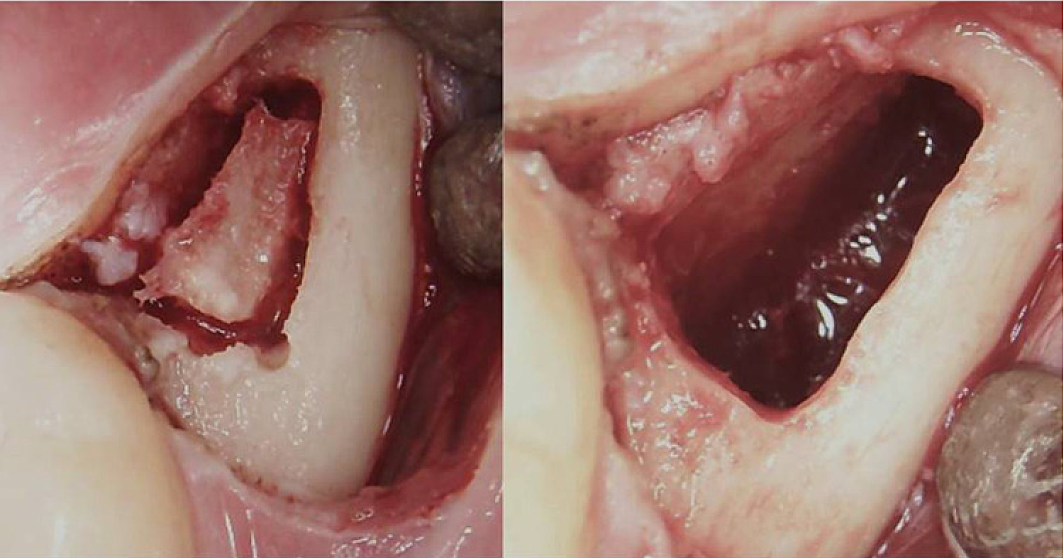
Anexo III Figura 3 Procedemento cirúrxico para un BMDJ/FDOJ retromolar. Panel esquerdo: despois de dobrar o colgajo mucoperióstico, formouse unha ventá ósea na cortiza. Panel dereito: cavidade medular curetada.
Abreviaturas: BMDJ, defecto da medula ósea no óso da mandíbula; FDOJ, osteonecrose dexenerativa graxa do óso maxilar.
Adaptado de Lechner, et al, 2021. "Síndrome de fatiga crónica e defectos da medula ósea da mandíbula: informe de caso sobre diagnósticos adicionais de raios X dentais con ultrasóns". Revista Internacional de Informes de Casos Médicos
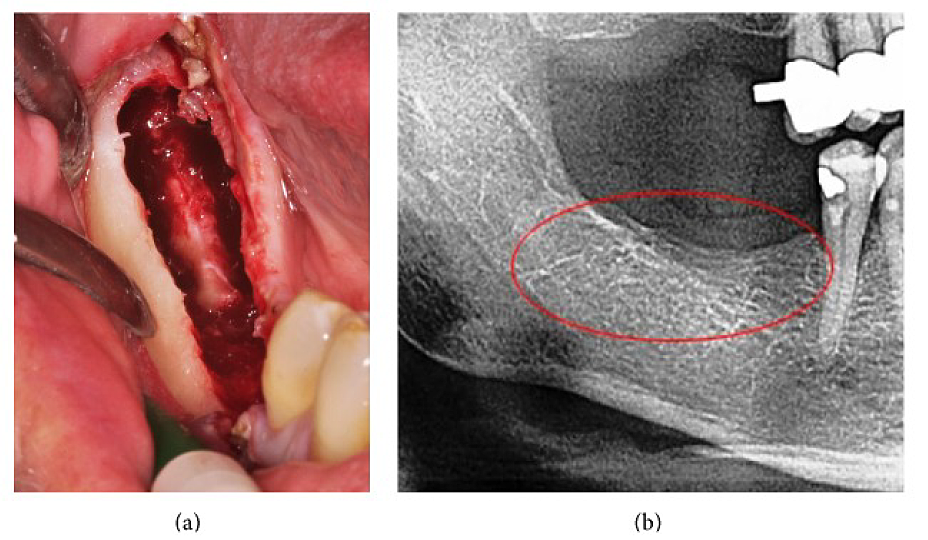
Anexo III Figura 4 (a) Curetaxe de FDOJ na mandíbula inferior co nervio infraalveolar denudado. (b) Radiografía correspondente sen signos de proceso patolóxico na mandíbula.
Abreviaturas: FDOJ, osteonecrose dexenerativa graxa do óso maxilar
Adaptado de Lechner, et al, 2015. "Peripheral Neuropathic Facial/Trigeminal Pain and RANTES/CCL5 in Jawbone Cavitation". Medicina complementaria e alternativa baseada na evidencia
Apx III Película 1
Videoclip (facer dobre clic na imaxe para ver o clip) dunha cirurxía da mandíbula que mostra glóbulos de graxa e secreción purulenta do óso da mandíbula dun paciente que se sospeitaba de necrose da mandíbula. Cortesía do doutor Miguel Stanley, DDS
Apx III Película 2
Videoclip (facer dobre clic na imaxe para ver o clip) dunha cirurxía da mandíbula que mostra glóbulos de graxa e secreción purulenta do óso da mandíbula dun paciente que se sospeitaba de necrose da mandíbula. Cortesía do doutor Miguel Stanley, DDS
Para descargar ou imprimir esta páxina nun idioma diferente, escolle primeiro o teu idioma no menú despregable da parte superior esquerda.
IAOMT Position Paper on Human Jawbone Cavitations Autores













